Klinik für Orthopädie, Unfallchirurgie und Wirbelsäulentherapie
Liebe Patientinnen und Patienten,
wir sind eine Klinik mit modernster medizinisch-technischer Ausstattung und bieten alle modernen und bewährten Verfahren der konservativen, aber vor allen der operativen Therapie im Bereich der Orthopädie, Unfallchirurgie und Wirbelsäulentherapie an.
Schwerpunkte der Orthopädie bestehen in der primären Endoprothetik der Hüft- und Kniegelenke sowie der Wechsel-Endoprothetik bei Infekten oder Lockerungen der Kunstgelenke sowie in der Wirbelsäulenchirurgie mit der operativen Behandlung von Formabweichungen und Instabilitäten aller Wirbelsäulenabschnitte.
Beim Ersatz von Hüft- und Kniegelenken bietet unsere Klinik allerhöchste Qualität an und hat im November 2018 das Qualitäts-Zertifikat EndoProthetikZentrum (s. EndoProthetikZentrum Donauwörth) erhalten.
Weiterhin behandeln wir angeborene oder erworben Formabweichungen und verschleißbedingte Erkrankungen im Vorfuß- und Rückfußbereich. Hierbei verwenden wir moderne Implantate und bieten auch minimal-invasive Operationstechniken an. Gemeinsam mit den Patienten stimmen wir die operativen Möglichkeiten gelenkerhaltender und versteifender Eingriffe ab, um eine möglichst gute Mobilität zu erreichen.
Unsere liebevoll zugewandte Pflege auf höchstem professionellen Niveau sowie das ambitionierte und spezialisierte Team unserer Physiotherapie gewährleisten eine optimale Versorgung rund um die unterschiedlichen Operationen.
Für die Zeit nach dem stationären Aufenthalt realisiert unser Sozialdienst gemeinsam mit den Patienten ein individuell abgestimmtes Rehabilitationskonzept.
Ihr
Chefarzt Prof. Dr. Alexander T. Wild
Ihre Ärzte
Unsere Klinik im Video
Kontakt und Sprechzeiten
| Klinik für Orthopädie, Unfallchirurgie und Wirbelsäulentherapie - Sekretariat Prof. Dr. Alexander T. Wild | |
|---|---|
| Telefon | 0906 782-10101 |
| Telefax | 0906 782-10199 |
| Ambulanz BG | 0906 782-13400 0906 782-11871 |
| sekretariat-ouz@donkliniken.de | |
| Sprechzeiten Privatsprechstunde: täglich nach Terminvereinbarung unter Tel. 0906 782-10101 oder 10102 Kassensprechstunde: Sprechstunde nach Terminvereinbarung unter Tel. 0906 782-10101 oder 10102 Sprechstunde für Arbeitsunfälle (BG): täglich nach Terminvereinbarung unter Tel. 0906 782-11871 oder 13400 Sprechstunde Wirbelsäule: Halswirbelsäule und Neurochirurgie montags, allgemeine Wirbelsäule donnerstags nach Terminvereinbarung unter Tel. einbarung unter Tel. 0906 782-10101 oder 10102 Sprechstunde Kinderorthopädie und Sportorthopädie: Prof. Dr. med. Alexander T. Wild Sprechstunde nach Terminvereinbarung unter Tel. 0906 782-10101 oder 10102 Privatsprechstunde Rheumatologie: Ltd. OA. Dr. med. Oliver Lembcke Sprechstunde nach Terminvereinbarung unter Tel. 0906 782 - 10101 oder 10102 |
|

Klinikchef Professor Dr. Alexander T. Wild und das Klinik-Sekretariat mit Silvia Schuster, Birgit Brauburger und Bettina Grund (von links).
Orthopädie
Die Abteilung Orthopädie unter der chefärztlichen Leitung von Professor Dr. Alexander T. Wild bietet Ihnen Medizin auf höchstem Niveau. Die Einschränkung des Bewegungs- oder Stützapparates bedeutet für Menschen ein erheblicher Verlust an Lebensqualität. Unser professionelles Team berät und versorgt die Patienten und gewährleistet höchste Zufriedenheit. Ihr gute Gesundheit ist unser Anspruch.
In der Abteilung Orthopädie haben wir uns spezialisiert auf Erkrankungen der Wirbelsäule, den Ersatz beschädigter Gelenke, die Knie-, Schulter- und Fußchirurgie.
Unser Wirbelsäulenzentrum (Level II der DWG zertifiziert) bietet Ihnen die bestmögliche Behandlung auf höchstem medizinischen Niveau. Unser Endoprothetikzentrum ist eine Spezialklinik mit erfahrenen Hauptoperateuren.
Leistungsspektrum Knie- und Schulterchirugie
Behandlung von Knorpelschäden am Kniegelenk
Mehr Informationen zu Knorpelschäden am Kniegelenk:
Die Oberflächen der Knochen des Kniegelenks sind mit Knorpel überzogen. Der Knorpel ist der wichtigste Bestandteil zur schmerzfreien Funktion des Kniegelenks. Es gibt mehrere Ursachen, wieso Knorpel beschädigt sein kann. Im Wesentlichen lassen sich unfallbedingte und verschleißbedingte Gründe finden.
Im Laufe des Lebens verändern sich bestimmte Gewebe im menschlichen Körper. Einige unserer Zellen können sich besser regenerieren, andere haben dagegen kaum eine Chance auf selbständige Heilung. Die Knorpeloberflächen unseres Körpers gehören leider zu den kaum heilenden Geweben. Schäden am Knorpel führen über kurz oder lang zu einer der größten Volkskrankheiten überhaupt, der Arthrose.
Im Kniegelenk werden dabei mehrere Phasen der degenerativen Schäden unterschieden. In der Anfangsphase zeigt sich der Knorpel weicher, als es üblicherweise der Fall ist. Auch kleine Risse sind dabei oft feststellbar. In der nächsten Phase werden die Areale der Auffaserung größer, der Knorpel zeigt noch mehr Risse. Schließlich erreicht der Defekt den unter dem Knorpel liegenden Knochen.
Wenn die Gelenkfläche nach und nach das Profil (wie bei einem Reifen) verliert, kommt es zu einer Zunahme des Abriebs. Dieser Abrieb besteht aus Knorpel, später auch aus Knochenanteilen und schwimmt in der Gelenkflüssigkeit herum. Die Schleimhaut des Knies nimmt den Abrieb auf, dabei kommt es zu einer Entzündungsreaktion und einer Vergrößerung und Vermehrung der Schleimhaut. Auch dies trägt zur Schmerzentstehung bei.
Behandlung von Bänder-Rissen am Kniegelenk
Behandlung von Meniskusschäden
Nicht in jedem Fall ist eine operative Behandlung erforderlich. Vor allen Dingen beginnende Rissbildungen an den Hinterhörnern können gut konservativ behandelt werden. Hier ist jedoch die aktive Mitwirkung der Patienten von entscheidender Bedeutung. Neben einer Gewichtsnormalisierung ist die Kräftigung der Muskulatur, die das Knie stabilisiert, enorm wichtig. Eine ebenso wichtige Bedeutung kommt dem Training der Koordinationsfähigkeit der Muskulatur zu. In einigen neueren Studien konnte gezeigt werden, dass die korrekte konservative Behandlung bei degenerativen Schäden am Meniskus bei guter Mitarbeit der Patienten so effektiv wie die operative Therapie sein kann. Dies hängt jedoch sehr von Ausmaß, Lage und Form der Rissbildung ab.
Behandlungen bei Verletzungen der Quadrizeps- und Patellasehne: konservativ und operativ
Behandlung von Schultererkrankungen
Prinzipiell können an der Schulter unfallbedingte und degenerative Schäden unterschieden werden, wobei insbesondere bei Schäden der Rotatorenmanschette die Übergänge manchmal sehr fließend sind. (Mehr Informationen: Schulter)
Leistungsspektrum Fußchirurgie
Die Fußchirurgie ist ein spezialisiertes Teilgebiet der operativen Orthopädie. Die Fußchirurgie umfasst die Diagnostik und Therapie von angeborenen und erworbenen Funktionsstörungen sowie entzündlichen und nichtentzündlichen Erkrankungen des Fußes und des Sprunggelenks.
Neben den obigen Krankheitsbildern behandeln wir natürlich auch:
- Fehlstellungen des Fußes
- Rheumatischer Fuß
Unfallchirurgie
Das Fachgebiet Unfallchirurgie beschäftigt sich mit der Behandlung von Verletzungen des Bewegungsapparates. Das heißt von Knochen, Gelenken, Muskeln, Bändern und Sehnen, darüber hinaus auch mit den Spätfolgen derartiger Verletzungen. Seien es notwendige Korrekturen von verbliebenen Fehlstellungen, Ausgleich von entstandenen Instabilitäten bestimmter Gelenke (z.B. Schulter, Ellbogen, Knie oder Sprunggelenk) oder auch nur die Entfernung von eingebrachtem Metall (Platten, Schrauben).
Hauptziel der Behandlung liegt in der raschen Erkennung des gesamten Ausmaßes der Verletzung und der dann zügigen Stabilisation der betroffenen Körperregion mit dem Anspruch an einen möglichst frühzeitigen Beginn der anschließenden Rehabilitationphase. Zur Diagnostik stehen neben der körperlichen Untersuchung moderne apparative Verfahren zur Verfügung wie Röntgen und Ultraschall. Durch die enge räumliche Nähe zur radiologischen Facharztpraxis Radiologicum ist die zeitnahe Verfügbarkeit der Schnittbildgebung (CT und MRT) gewährleistet.
In der Donau-Ries Klinik kann durch eine in den letzten Jahren stetige Verbesserung der personellen und strukturellen Voraussetzungen das komplette Gebiet der modernen Unfallchirurgie angeboten werden. Dies reicht vom „einfachen“ Handgelenksbruch bis hin zur komplexen Mehrfachverletzung. Die in unserer Klinik angebotenen Behandlungsverfahren – sei es mit oder ohne Operation – basieren auf den Empfehlungen der aktuellsten Leitlinien der Fachgesellschaften.
Zudem liegt uns sehr am Herzen, dass sowohl unsere Patienten wie auch deren Angehörige mit in den Entscheidungsprozess über die möglichen Behandlungswege eng eingebunden werden. Die Strukturen unserer Klinik ermöglichen uns eine sehr persönliche Betreuung unserer Patienten während der gesamten Behandlung, die natürlich nicht mit der Entlassung endet.
Neben der Akutversorgung in der Notaufnahme und der stationären Versorgung auf den beiden Stationen besteht die Möglichkeit der ambulanten Weiterbetreuung über verschiedene Sprechstunden.
Kindertraumalogie
Durch das noch wachsende Skelett entstehen bei Verletzungen im Kindes- und Jugendalter Besonderheiten, die sich zum Teil grundlegend von der Erwachsenentraumatologie unterscheiden. So können wesentlich mehr Knochenbrüche ohne Operation zur korrekten Ausheilung gebracht werden.
Gerade in der Kindertraumatologie ist ein sensibles Umfeld unter enger Einbeziehung der Eltern extrem wichtig. Sollte eine stationäre Behandlung notwendig werden, ist es uns ein besonderes Anliegen, dass ein Elternteil im Sinne eines sog. Rooming-In mit aufgenommen wird.
Die allermeisten Verletzungen im Wachstumsalter sind auf eine Körperregion begrenzt und daher in unserer Klinik ohne weiteres behandelbar. Selten sind stationäre Aufenthalte über 3 Tage nötig.
Im seltenen Fall einer Mehrfachverletzung oder bei Kindern unter drei Jahren ist eine Weiterbehandlung in einem entsprechenden Zentrum (z.B. Uniklinik Augsburg) notwendig. Durch enge Kooperationen im Rahmen des Traumanetzwerkes Schwaben ist eine rasche Weiterverlegung an eine entsprechende Klinik gewährleistet.
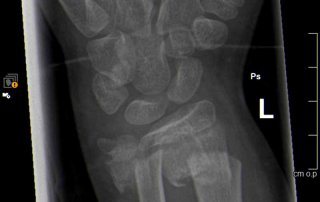
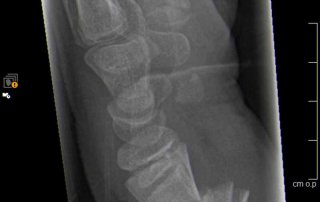
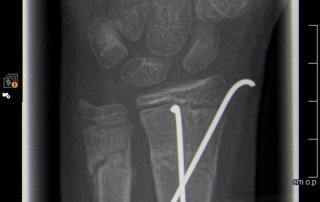
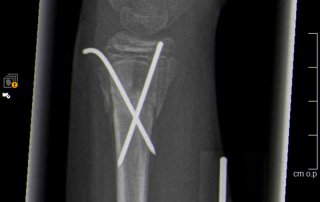
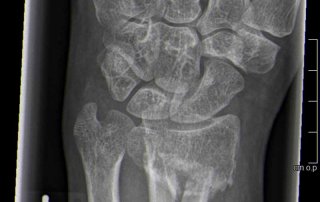
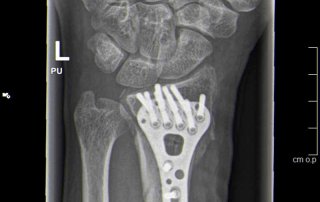
Fallbeispiel Handgelenksbruch
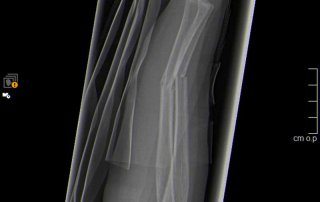
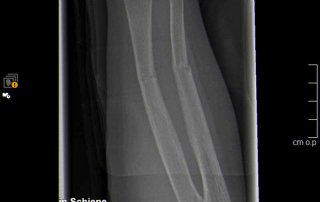
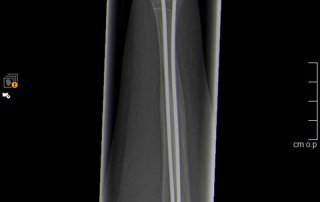
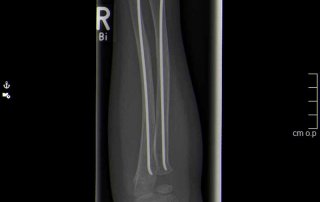
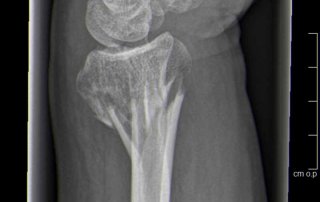
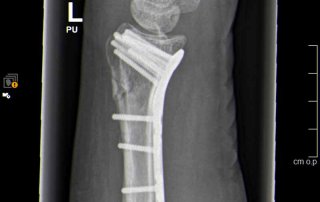
Fallbeispiel Unterarmbruch
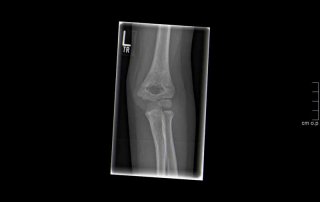
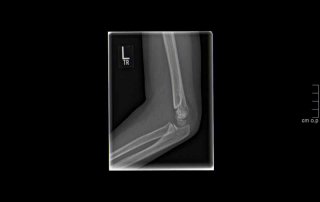
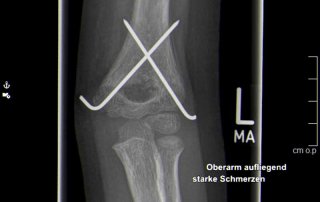
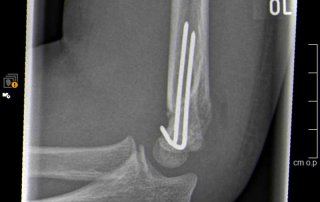
Fallbeispiel supracondylärer Oberarmbruch
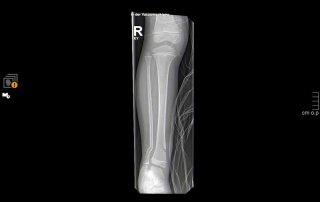
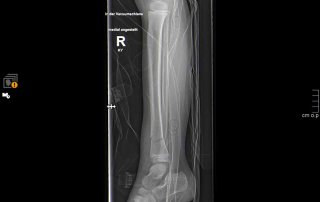
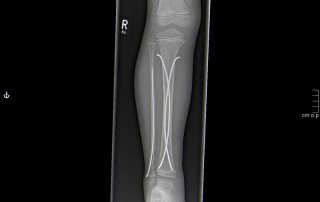
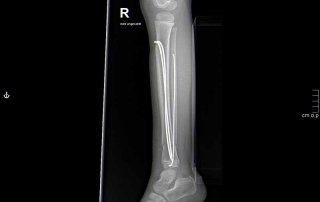
Fallbeispiel Unterschenkelbruch
Alterstraumatologie
Durch die steigende Lebenserwartung der Gesellschaft wird die Gruppe der über 60-Jährigen in absehbarer Zeit auf ein Drittel der Gesamtbevölkerung ansteigen. Gleichzeitig steigt die Mobilität und die sportliche Aktivität dieser Menschen, sodass auch mit einer steigenden Anzahl an unfallchirurgisch zu versorgenden Patienten mit höherem Alter zu erwarten ist.
Die Besonderheit des älteren (die Grenze ist fließend) unfallchirurgischen Patienten ist neben der akuten Verletzung eine häufig nicht zu unterschätzende Anzahl an relevanten internistischen Nebenerkrankungen mit entsprechender Multimedikation. Dies hat einen zum Teil erheblichen Einfluss auf die Versorgung sowohl vor, während aber auch nach der operativen Maßnahme.
Neben der eigentlichen operativen Versorgung der Patienten steht zunehmend eine altersentsprechende internistische (geriatrische) Mitbehandlung im Fokus. Durch eine enge Einbindung spezieller Altersmediziner (Geriater) in die Akutbehandlung, sowie eine intensivierte krankengymnastische Betreuung wird eine bestmögliche Versorgung gewährleistet.
Da ein Großteil der Verletzungen des alten Menschen die untere Extremität (Hüfte, Sprunggelenk) betrifft, liegt das Hauptaugenmerk aus unfallchirurgischer Sicht auf dem Erreichen einer sofortigen Mobilisierbarkeit der Patienten, im günstigsten Falle unter erlaubter Vollbelastung.
Die Möglichkeiten der Stabilisation von Knochenbrüchen hat sich in den letzten 15 Jahren deutlich weiterentwickelt. Sowohl im Hinblick auf die Invasivität der OP-Techniken wie auch auf das zum Einsatz kommende Material (z.B. winkelstabile Platten).
In unserer Klinik wurden in den letzten Jahren die Strukturen diesbezüglich konsequent ausgebaut, sodass aktuell eine chirurgische Versorgung mit den modernsten Möglichkeiten besteht.
Hüftgelenknahe Oberschenkelfraktur (Pertrochantäre Fraktur) versorgt mit einem proximalen Oberschenkelnagel (PFNa)
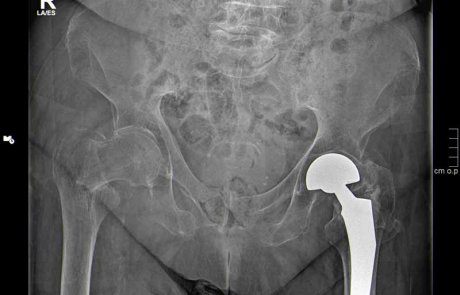
Mediale Schenkelhalsfraktur versorgt mit Hüftprothese (Duokopfprothese)
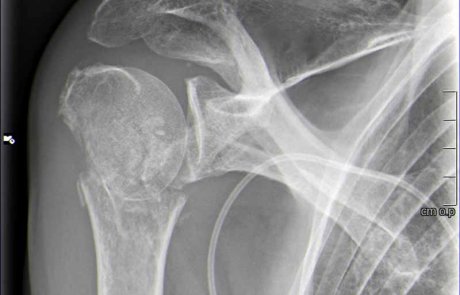
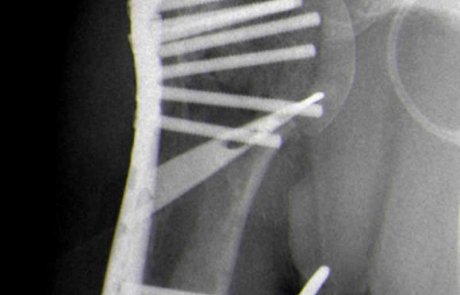
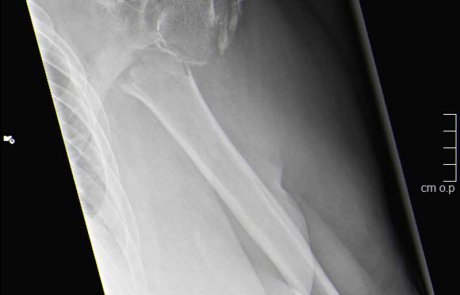
Oberarmkopffraktur versorgt mit Plattenosteosynthese
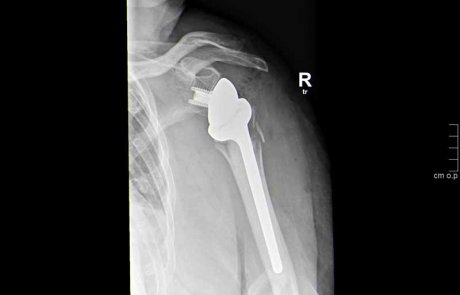
Oberarmkopffraktur versorgt mit (inverser) Schulterprothese
Handgelenksbruch (distale Radiusfraktur) versorgt mit Plattenosteosynthese
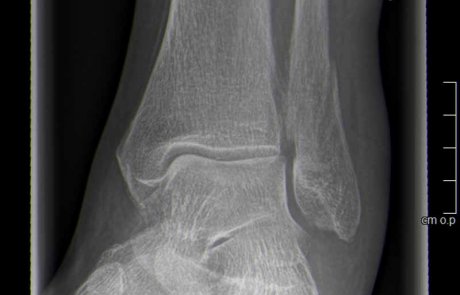
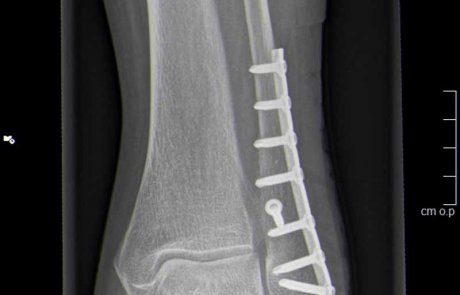
Aussenknöchelbruch versorgt mit Plattenosteosynthese
Unterschenkelbruch versorgt mit Verriegelungsnagel
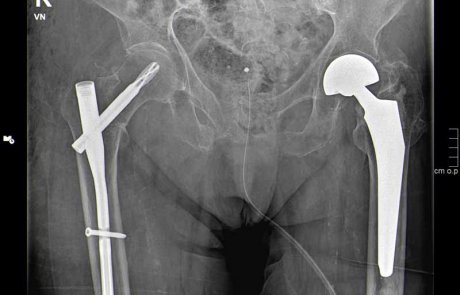
Oberschenkelbruch zwischen Hüft- und Knieprothese (periprothetische Fraktur) versorgt mit Drahtschlingen und Plattensoteosynthese
Arbeitsunfälle
Nach Arbeits- und / oder Wegeunfällen bzw. nach Schulunfällen ist eine Vorstellung des Verunfallten bei einem Durchgangsarzt (D-Arzt) vorgeschrieben. Dieser führt die Erstdiagnostik durch und leitet die notwendige Behandlung ein.
D-Ärzte sind Fachärzte für Chirurgie mit dem Schwerpunkt spezielle Unfallchirurgie, die aufgrund ihrer speziellen Qualifikation von den Landesverbänden der Deutschen Gesetzlichen Unfallversicherung (DGUV) ermächtigt werden.
Die Hauptaufgaben des D-Arztes bestehen in der Diagnosefeststellung, der fachärztlichen Erstversorgung, einer entsprechenden Berichterstattung an den Unfallversicherungsträger und das Hinzuziehen weiterer Fachärzte, sofern notwendig.
Ferner führt er bei Verletzungen, die zu einer längeren Arbeitsunfähigkeit führen, oder mit einem längeren Behandlungsverlauf zu rechnen ist, sowie Verordnungen von Hilfs- und Heilmitteln notwendig sind die weitere Behandlung durch.
Die DGUV stellt hohen Qualitätsansprüche an die von ihr zugelassenen Kliniken im Rahmen des stationären Heilverfahrens. Daher ist eine stationäre Behandlung nach einem Arbeitsunfall nur in einer dafür zugelassenen Klinik möglich.
Das stationäre Heilverfahren der DGUV ist dreigliedrig – DAV, VAV und SAV. Die Kliniken unterscheiden sich wesentlich in geforderten Versorgungsstandards.
Die Donau-Ries Klinik Donauwörth ist als DAV-Haus zugelassen. Das bedeutet, dass Arbeitsunfälle grundsätzlich behandelt werden dürfen. Auch eine notfallmäßige operative Versorgung ist immer möglich.
Anhand eines speziellen Diagnosekataloges (Verletzungsartenverzeichnis) ist zu entscheiden, ob im Weiteren eine Verlegung an eine VAV oder SAV Klinik (z.B. Uniklinik Augsburg, Klinikum Ingolstadt) notwendig ist.
Für die weitere ambulante Heilbehandlung ist an unserer Klinik eine spezielle Sprechstunde (LINK) etabliert, die ausschließlich Arbeitsunfälle und deren Folgezustände betreut. Durch die durchgehende persönliche Begleitung der Patienten vom Unfalltag über die Versorgung bis in die Nachbehandlung hinein kann ein Informationsverlust über Besonderheiten der Therapie vermieden werden.
Durch die Einbindung der weiteren Spezialgebiete der eigenen Klinik (Sportorthopädie, Endoprothesenzentrum, Wirbelsäulenzentrum, Fußchirurgie) ist eine qualitativ äußerst hochwertige Versorgung gewährleistet.
Neurochirurgie
Unter dem Dach der Klinik für Orthopädie, Unfallchirurgie und Wirbelsäulentherapie entstand im Jahre 2015 eine eigene Sektion Neurochirurgie. Ziel ist es den Umfang der Versorgung für Patienten aus der Region zu erweitern und eine verbesserte Behandlung sicherzustellen.
Eine Fachdisziplin Neurochirurgie kommt sowohl Patienten bei der akuten Versorgung von Unfällen (Schädel-Hirn-Verletzungen) als aber auch von Wirbelsäulenverletzungen und Verletzungen von peripheren Nerven zu Gute. Hier kann durch die überragende Zusammenarbeit mit anderen Disziplinen (u.a. Unfallchirurgie) im Rahmen des Traumazentrum auch die Behandlung von Schwerverletzten sichergestellt werden.
Darüber hinaus können auch geplante Behandlung von Patienten mit Erkrankungen des zentralen und peripheren Nervensystems sichergestellt werden. Hier bietet dieses Fach eine große Kompetenzerweiterung im Rahmen von Wirbelsäulenerkrankungen, Nerven im Bereich der Extremitäten aber auch von Erkrankungen im Bereich des Gehirns und Schädel.
Im Krankenhaus Donauwörth steht ein kompetentes Team für die Notfallversorgung und die geplante Behandlung einer Vielzahl von neurochirurgischen Krankheitsbildern zur Verfügung. Es kann eine nachhaltige medizinische Versorgung mit überdurchschnittlicher Qualität für Menschen aus der Region und daüberhinaus sichergestellt werden.
Notfallversorgung
- Schädel-Hirn-Trauma
- Nicht traumatische Hirnblutungen
- Sämtliche Wirbelsäulenverletzungen
- Externe Liquorableitung
Elektivversorgung
- Tumorerkrankungen des zentralen Nervensystems in Abhängigkeit von Größe, Dignität und Lage
- Periphere Nerven Engpasssyndrome
- Schädeldachplastiken nach stattgehabter Kraniotomie
- Sämtlich Wirbelsäulenerkrankungen
- Interne Liquorableitung bei Hydrocphalus beim Erwachsenen (ventrikuloperitoneler / ventrikuloartrialer Shunt Anlage)
Wirbelsäule
Das Wirbelsäulenzentrum Donauwörth wurde 2017 gegründet, um die bestmögliche Versorgung für Patienten mit Beschwerden im Bereich der Wirbelsäule zu gewährleisten. Vereinigt sind in dem Zentrum alle drei Fachbereiche die an der Behandlung der Wirbelsäule beteiligt sind (Orthopädie, Neurochirurgie und Unfallchirurgie). Unser Wirbelsäulenzentrum (Level II der DWG zertifiziert) bietet Ihnen die bestmögliche Behandlung auf höchstem medizinischen Niveau.
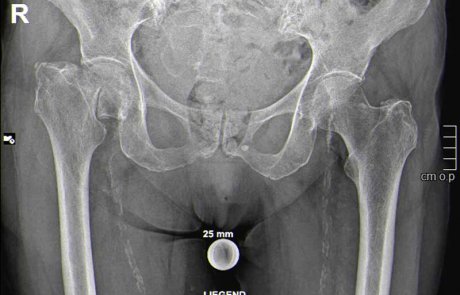
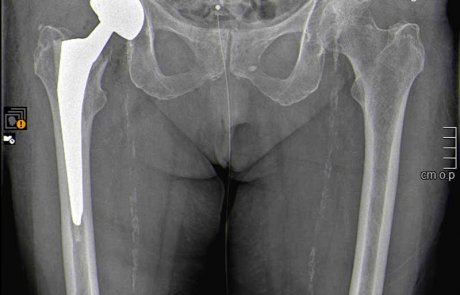
Endoprothetik
Unser Endoprothetikzentrum ist eine zertifizierte Spezialklinik. Alle Eingriffe werden von erfahrenen Hauptoperateuren auf höchstem medizinischen Niveau durchgeführt.
Der Ersatz geschädigter Gelenke ist einer der größten orthopädischen Fortschritte des 20. Jahrhunderts. Dank ständigen technologischen Fortschritts und Einbringung neuester wissenschaftlicher Erkenntnisse hat er sich heute zu einem standardisiertem und nahezu perfekten Verfahren weiterentwickelt. Alle verwendeten Materialien sind speziell für medizinische Zwecke entwickelt. Sie zeichnen sich durch eine maximale Gewebeverträglichkeit aus und ermöglichen eine möglichst schmerzfreie und dauerhafte Funktion.
Beim Ersatz von Hüft- und Kniegelenken bietet unsere Klinik allerhöchste Qualität an hat im November 2018 das Qualitäts-Zertifikat EndoProthetikZentrum erhalten. Die jährliche Überprüfung basiert auf den Zertifizierungsanforderungen der EndoCert-Initiative der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Diese hat Standards festgelegt und Instrumente geschaffen, die ein Höchstmaß an Qualität in der Gelenkersatzchirurgie für die Patienten sicherstellen.
Die Klinik hat einen Seniorhauptoperateur und drei Hauptoperateure, die bei jedem operativen Eingriff anwesend sind und die Qualität der Behandlung mit ihrer Erfahrung sicherstellen. Gemeinsam konzipierte Behandlungspfade für die Hüft- und Knieendoprothetik sichern eine rasche Mobilisierung und intensive krankengymnastische Behandlung.