Anästhesie
Liebe Patientinnen und Patienten,
herzlich willkommen auf den Internetseiten der Anästhesie Nördlingen, auf denen wir Ihnen unser Team und unser Leistungsspektrum vorstellen möchten.
Das Aufgabengebiet der Anästhesie umfasst die Allgemein-, Regional- und Lokalanästhesie. Darin eingeschlossen sind deren Vor- und Nachbehandlungen, die Aufrechterhaltung der lebenswichtigen Funktionen während der operativen und diagnostischen Eingriffe, ebenso wie die intensiv-, notfall- und palliativmedizinische sowie schmerztherapeutische Betreuung.
Mit diesen fünf Säulen decken wir nicht nur ein sehr weites Spektrum ab, sondern betreuen auch viele Patienten während ihres gesamten Weges durch das Stiftungskrankenhaus.
Gerne stehen wir Ihnen für ein persönliches Gespräch zur Verfügung. Wenden Sie sich bitte an uns.
Ihr
Andreas Lucke, Chefarzt und das Anästhesieteam in Nördlingen

Ihre Ärzte
Kontakt und Sprechzeiten
| Anästhesie Nördlingen - Chefarzt Andreas Lucke | |
|---|---|
| Telefon | 09081 299 - 20000 |
| Telefax | 09081 299 - 29009 |
| Ambulanz | 09081 299 - 23341 |
| a.lucke@donkliniken.de | |
| Sprechzeiten | Täglich von 13:00 bis 15:30 Uhr |
| Die Anästhesieabteilung besteht aus elf Fachärzt/innen und zehn Pflegekräften. | |

Ärzteteam der Anästhesie im Stiftungskrankenhaus
Unsere Angebote
- Aufklärung unserer Patienten
- Allgemeinanästhesie (Vollnarkose)
- Regionalanästhesie
- Schmerztherapie nach operativen Eingriffen
- Aufwachraum
- Blutsparende Verfahren
- Intensivstation
- Prämedikationsambulanz
- Ambulatorium

Aufklärung unserer Patienten
Um Sie während Ihrer Operation optimal zu betreuen, stehen uns eine ganze Reihe an Anästhesieverfahren zur Verfügung. Im Wesentlichen unterscheidet man hierbei zwischen einer Allgemeinanästhesie (Vollnarkose) und sogenannten Regionalanästhesieverfahren (Betäubung von Extremitäten, bzw. Körperpartien).
Welches dieser Verfahren für Sie geeignet ist, hängt einerseits von der geplanten Operation und andererseits von Ihren individuellen Voraussetzungen ab. Um das für Sie passende Verfahren festzulegen, steht an jedem Werktag ein*e erfahrene*r Anästhesist*in in unserer Prämedikationsambulanz zur Verfügung, welche*r im persönlichen Gespräch ausführlich auf Ihre medizinische Vorgeschichte, die geplante Operation und das sich hieraus ergebende Anästhesieverfahren eingeht.
Im Folgenden stellen wir Ihnen die von uns angewandten Anästhesieverfahren genauer vor.
Grundlagen zum Verständnis von Allgemeinanästhesie (Vollnarkose) und Regionalanästhesie
Zum Verständnis einer Vollnarkose ist es zunächst wichtig zu wissen wie die Schmerzwahrnehmung funktioniert.
Am Anfang steht immer ein auslösender Reiz, welcher entweder von außen hinzugefügt wird oder aber im Körper selbst entsteht. Dieser Reiz wird durch unterschiedliche Arten von Rezeptoren (spezialisierte Nervenendigungen, „Fühler“) aufgenommen und über sogenannte periphere Nerven zum Rückenmark geleitet. Hier erfolgt eine Übertragung des Reizes auf Nervenfasern des zentralen Nervensystems (Rückenmark, Gehirn), die den Reiz bis ins Gehirn fortleiten. Erst hier findet die abschließende Bewertung des Reizes im Hinblick auf seine Art (Hitze, Kälte, stechender Schmerz, Druck, …) und Qualität (unangenehm/angenehm) statt.
Allgemeinanästhesie (Vollnarkose)
Alternativ hierzu besteht die Möglichkeit, das sogenannte Hypnotikum (schlaferzwingendes Medikament) in Form eines Narkosegases über das Atemluftgemisch zu verabreichen. Dies führt jedoch häufiger zu Übelkeit und Erbrechen, sowie in seltenen Fällen zu potentiell gefährlichen Stoffwechselentgleisungen (maligne Hyperthermie), weshalb wir dieses sogenannte Verfahren nur in Ausnahmefällen einsetzen. Eine wesentliche Eigenschaft beider Narkoseformen ist ein vorübergehendes Aussetzen der Atmung durch den sehr tiefen Schlaf, der zur Unterdrückung der Schmerzwahrnehmung erforderlich ist.
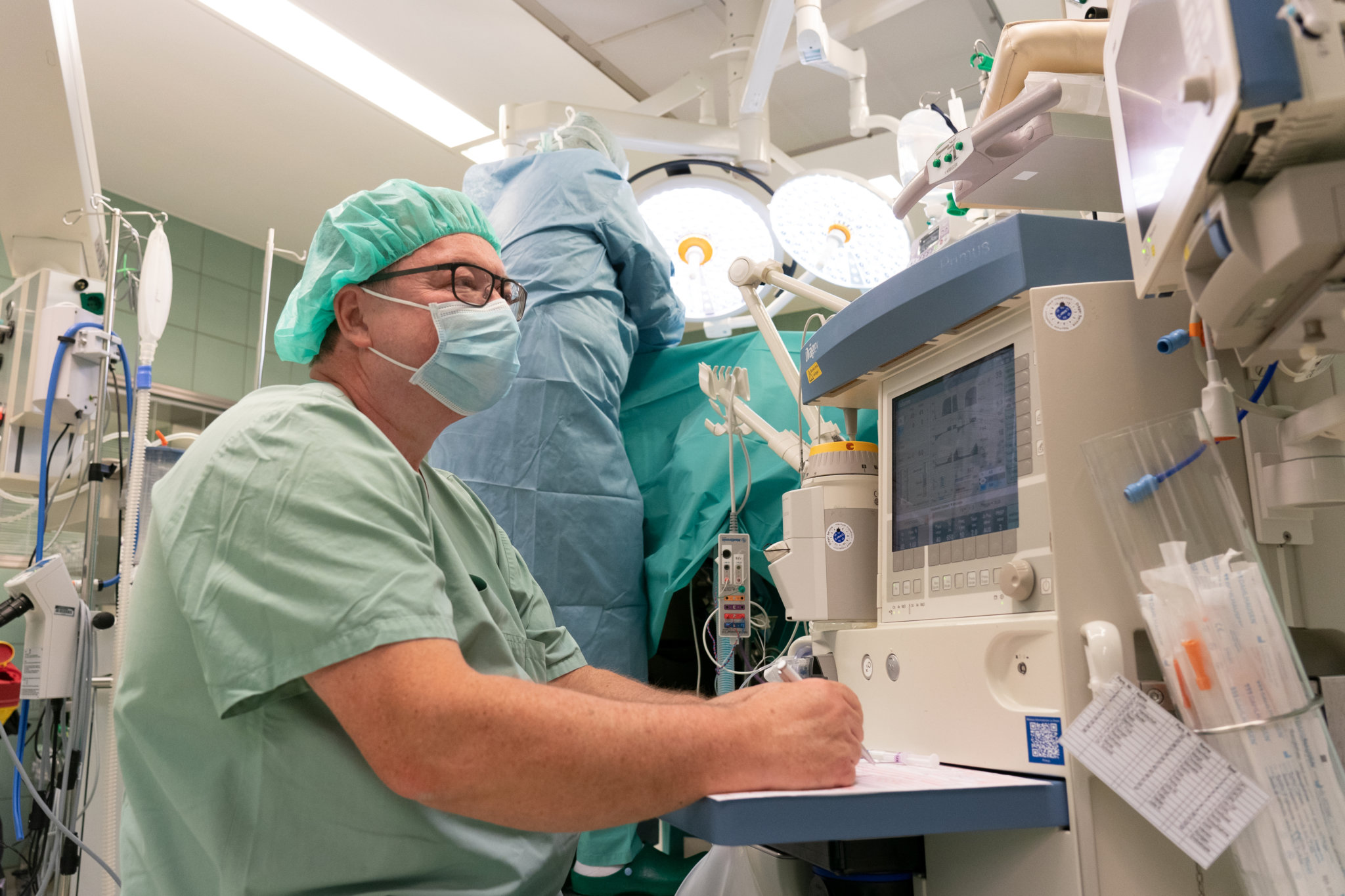
Chefarzt Andreas Lucke bei der Dokumentation einer laufenden Allgemeinanästhesie.
Regionalanästhesie

Vorbereitung und Durchführung eines ultraschallgestützten Regionalanästhesieverfahrens.

Schmerztherapie (nach operativen Eingriffen)
Bestimmte Eingriffe führen unter Umständen zu stärkeren Schmerzen im Anschluss an die OP als andere Eingriffe.
Für diese speziellen Operationen bieten wir Ihnen, neben den Standardmaßnahmen, welche von Seiten unserer chirurgischen Kolleg*innen durchgeführt werden, zwei effektive Verfahren zur Schmerztherapie an. Hierbei handelt es sich einerseits um die oben beschriebenen Regionalanästhesieverfahren mittels Schmerzkatheter und andererseits um ein „PCA“ (patient controlled analgesia) genanntes Verfahren. Im Gegensatz zu den Regionalanästhesieverfahren, bei welchen ein Lokalanästhetikum in die Umgebung der Nerven appliziert wird, wird bei der „PCA“ ein Opioidanalgetikum (Morphiumabkömmling) intravenös verabreicht.
In beiden Fällen erfolgt die Gebe der Medikamente über spezielle Pumpen, welche durch den/die der Anästhesist*in programmiert und angeschlossen werden.
Diese Pumpen verabreichen dauerhaft eine Basismenge des entsprechenden Medikaments, wobei bei stärkeren Schmerzen eine zusätzliche Dosis per Knopfdruck durch den/die Patient*in angefordert werden kann.
Um eine Überdosierung zu vermeiden, können diese zusätzlichen Dosen jedoch nur in vorher festgelegten Intervallen abgerufen werden.
Aufwachraum
Unabhängig vom gewählten Anästhesieverfahren erfolgt im Anschluss an die OP in der Regel eine Überwachungsphase im Aufwachraum. Dieser besteht aus vier Bettplätzen mit entsprechenden Überwachungsmöglichkeiten wie EKG, Sauerstoffsättigungsmessung und Blutdruckmessung.
Um auf eventuelle Nebenwirkungen (Schmerzen, Übelkeit, etc.) frühzeitig und bestmöglich reagieren zu können, ist der Aufwachraum in der Zeit von 08:00 – 18:00 Uhr permanent durch eine Pflegekraft besetzt.
Bei Bedarf kann jederzeit ein/eine Facharzt/Fachärztin hinzugezogen werden, um Probleme behandeln bzw. diagnostizieren zu können.
Die Dauer des Aufenthaltes richtet sich nach den individuellen Bedürfnissen jedes/jeder einzelnen Patient*in. In jedem Fall erfolgt die Verlegung auf Normalstation bzw. ins Ambulatorium erst bei stabilen Vitalfunktionen sowie weitgehender Schmerzfreiheit.

Postoperative Überwachung im Aufwachraum.
Blutsparende Verfahren
Einige Operationen können in manchen Fällen mit einem erhöhten Blutverlust einhergehen, der unter Umständen behandelt werden muss. Diese Behandlung besteht unter anderem aus der Verabreichung von Infusionslösungen, Medikamenten zur Förderung der Blutgerinnung sowie Fremdblutkonserven.
Darüber hinaus besteht in unserem Haus die Möglichkeit während und nach der OP das patienteneigene Blut aufzufangen und mit einem entsprechenden Gerät zu einem Erythrozytenkonzentrat (Blutkonserve) aufzubereiten.
Dieses Verfahren nennt sich maschinelle Autotransfusion, kurz MAT, und ermöglicht es dem/der Arzt/Ärztin, weitgehend auf Fremdblutkonserven zu verzichten.
Angewandt werden kann dieses Verfahren sowohl bei geplanten OPs, als auch kurzfristig bei Notfall-Operationen.
Intensivstation
Insbesondere nach großen Operationen, aber auch bei bestimmten Vorerkrankungen der Patient*innen ist eine Überwachung im Aufwachraum unter Umständen nicht ausreichend. Für diese Fälle stehen auf unserer Intensivstation vier Betten für die postoperative Überwachung und Therapie zur Verfügung.
Die Therapieoptionen umfassen unter anderem Beatmungsmöglichkeiten, künstliche Ernährung im Falle einer vorübergehenden Nahrungskarenz, Kreislaufstabilisierung durch entsprechende Medikamente und eine erweiterte Überwachung durch ein sogenanntes invasives Monitoring (hierbei wird während der OP beim/bei der schlafenden Patient*in ein entsprechender Sensor in eine Pulsader (Arterie) eingeführt, um den Blutdruck kontinuierlich zu messen).
In Kooperation mit der dem Haus angeschlossenen, nephrologischen Praxis besteht zudem die Möglichkeit, im Falle eines Nierenversagens eine Dialyse durchzuführen.
In den ersten 24 Stunden der postoperativen Phase erfolgt die Betreuung durch eine/einen Facharzt/Fachärztin der Anästhesieabteilung, wobei wir unseren chirurgischen Kolleg*innen auch anschließend unterstützend zur Seite stehen. Im Falle einer länger andauernden künstlichen Beatmung ist selbstverständlich immer ein*e Anästhesist*in zuständig.
Prämedikationsambulanz
Um einen strukturierten Ablauf Ihres Aufenthalts im Stiftungskrankenhaus zu gewährleisten, betreiben wir an allen Werktagen eine Prämedikationsambulanz. Hier ist Ihre erste Ansprechpartnerin Frau Angelika Roder oder ein*e Vertreter*in , die/der mit Ihnen zunächst die organisatorischen Details besprechen wird.
Damit der/die Sie behandelnde Anästhesist*in optimal auf Ihre individuelle Gesundheitssituation eingehen kann, ist es aus unserer Sicht zwingend erforderlich, den Anästhesieaufklärungsbogen zu lesen und so sorgfältig wie möglich auszufüllen.
Bitte nutzen Sie diese Gelegenheit, um sich nochmals über alle eventuellen Fragen zu Narkose bzw. Anästhäsieverfahren klar zu werden.
Im persönlichen Gespräch mit einem/einer Facharzt*ärztin unserer Abteilung wird dieser/diese gemeinsam mit Ihnen das für Sie passende Anästhesieverfahren auswählen und etwaige Fragen klären.
Im Anschluss an das Aufklärungsgespräch wird Frau Roder Sie entweder in unser Ambulatorium oder auf eine der chirurgischen Stationen vermitteln.

Aufklärungsgespräch in unserer Prämedikationsambulanz.
Ambulatorium
Durch moderne OP-Verfahren und Anästhesietechniken kann eine Vielzahl an Eingriffen ambulant durchgeführt werden, d.h. Sie können die Klinik bereits nach wenigen Stunden wieder verlassen.
Um sowohl die Vorbereitung als auch die Nachbereitung der Operatioin durchzuführen, betreiben wir ein Ambulatorium, das personell durch Kolleg*innen unserer Anästhesiepflege besetzt ist.
Von diesen Kolleg*innen werden Sie vor Beginn Ihrer Operation in Empfang genommen und entsprechend vorbereitet (bspw. umziehen, ggf. erforderliche Medikamente einnehmen …).
Anschließend werden Sie in den OP begleitet, wo Sie vom OP-Team weiter versorgt werden. Nach der sich an die Operation anschließenden Überwachungsphase im Aufwachraum werden Sie erneut ins Ambulatorium verlegt, wo Sie sich zunächst erholen können, ggf. auch schon essen und trinken dürfen, und dann nach Hause entlassen werden.
Vor der Entlassung werden Sie erneut von einem/einer Facharzt/-ärztin der Anästhesieabteilung visitiert.
Bei der Organisation der Entlassung helfen Ihnen unsere Pflegekräfte gerne.

Abschließende Visite vor der Entlassung aus unserem Ambulatorium.








